O tratamento domiciliar, ou homecare, deu aos pacientes a possibilidade de ter um atendimento cada vez mais individualizado e exclusivo no conforto de casa. Com a fonoaudiologia, acontece o mesmo. Esta especialidade emergiu como uma ferramenta poderosa para melhorar as habilidades de comunicação e deglutição de pacientes que enfrentam diversos desafios. Vamos entender melhor a importância desse tipo de atendimento em casa.
Apesar de a mudança para o tratamento domiciliar abrir novas oportunidades para os pacientes acessarem os cuidados de maneira mais personalizada e conveniente, não significa dizer que há outra forma de cuidar de paciente, o que existe na verdade, é um atendimento cada vez mais personalizado. A fonoaudiologia domiciliar visa atender às necessidades únicas dos pacientes, permitindo-lhes continuar seu progresso na familiaridade de seu próprio ambiente.

“Na fonoaudiologia não existe uma técnica específica. O método que é feito no tratamento domiciliar são terapias que vão favorecer as funções orais seja ela a que estiver alterada a sucção, respiração, deglutição, mastigação, fala, voz”, explica a fonoaudióloga da Unifísio Saúde, Nathália Xavier.
Nathália que se especializou na reabilitação da deglutição, que é necessária em casos de pacientes que necessitam de alimentação por sonda, explica que o atendimento home care traz benefícios não só para o paciente, mas também para o profissional de saúde.
“Eu trabalho mais com a reabilitação da deglutição então eu não diria técnica eu diria que o que o que a terapia domiciliar me traz de benefício é porque eu consigo proporcionar ao meu paciente ele está no mesmo ambiente em que ele já tinha o hábito de se alimentar. Dou prioridade a alimentos de preferência alimentar dele, que tem uma memória uma memória gustativa para ele. Então assim eu consigo ativar mais conexões neurais. Os utensílios são que ele utilizava. Então assim ele acessa uma variabilidade do cardápio”, esclarece.
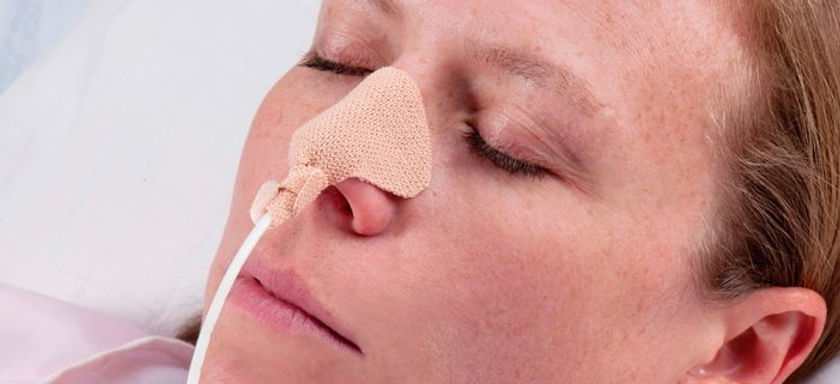
A alimentação por sonda, muitas vezes referida como nutrição enteral, é uma intervenção médica usada quando um paciente não pode consumir alimentos ou líquidos por via oral. O trabalho de um fonoaudiólogo entra quando se precisa avaliar a função de deglutição do paciente e elaboram exercícios personalizados para fortalecer os músculos envolvidos na deglutição.
Capacitando pacientes com traqueostomia
Para pacientes submetidos à traqueostomia, a comunicação pode se tornar um desafio significativo. A traqueostomia é um procedimento cirúrgico que cria uma abertura no pescoço para acessar a traqueia, permitindo que os pacientes respirem. No entanto, esse procedimento pode levar a dificuldades na fala e na voz, pois contorna as cordas vocais, responsáveis pela produção do som.
Neste caso, os fonoaudiólogos trabalham em estreita colaboração com indivíduos que foram submetidos à traqueostomia, empregando uma variedade de técnicas e estratégias para melhorar a vocalização e desenvolver meios alternativos de comunicação.
Com tudo apontado até aqui, podemos concluir que a fonoaudiologia em casa surgiu como uma modalidade de tratamento empoderadora, especialmente para pacientes submetidos à traqueostomia ou que dependem da alimentação por sonda. Ao promover habilidades eficazes de comunicação e deglutição, essa abordagem contribui significativamente para a saúde geral e a qualidade de vida desses pacientes.